ひじおか眼科では最新の検査機器を導入し、緑内障診療を行っています。また日帰りでの緑内障手術も行っています。
緑内障とは
緑内障とは眼圧と呼ばれる“目の硬さ”が様々な原因で上昇することにより、眼底にある視神経が圧迫されて徐々に障害を受け、死滅していくことで視野が狭くなっていく病気です。
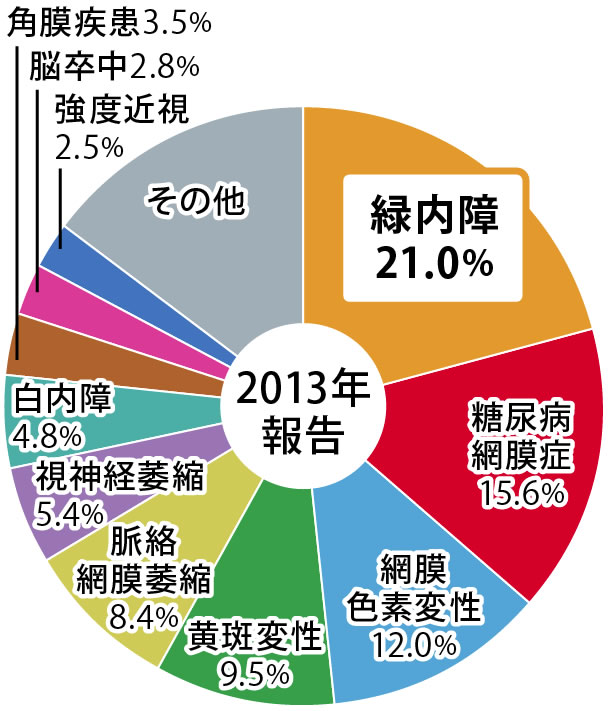
日本人における視覚障害の原因の第1位が緑内障という、怖い病気です。
最近の調査では40歳以上の実に20人に1人(有病率5%!)もの人が緑内障であることが示されています。しかも、そのうち眼科に通院して治療を受けている方の割合はたった20〜30%程度ではないかと推測されています。それは最初のうちは自覚症状に乏しいのが原因です。気が付いたときにはかなり進行した緑内障になっているということも少なくありません。検診等でたまたま緑内障が発見されるというケースも多々あります。
緑内障の原因
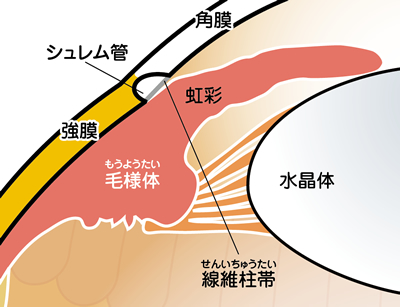
目の中には房水と呼ばれる液体が循環しており、血液に代わって目の中の組織に必要な酸素や栄養を供給しています。
房水は虹彩の奥にある毛様体というところで産生され、瞳孔を通って隅角(線維柱帯)と呼ばれる出口を通ってシュレム管から排出されます。
この房水の産生と排出のバランスで眼圧が調整されていますが、このバランスがくずれ、眼圧が上昇してしまうと神経が圧迫され緑内障になります。
緑内障の症状
緑内障は視野が狭くなる病気ですが、全体に狭くなるとは限らず、視野の一部が欠けてきたり、進行の仕方は様々です。初期には自覚症状がなく、知らないうちに病気が進行(視野狭窄が進行)していることが少なくありません。自覚症状が出るほどの緑内障はかなり進行した緑内障と言えます。そのため、40歳を過ぎたら定期的に眼科受診を受けるようにしましょう。
緑内障の種類
開放隅角緑内障
隅角は正常に開いているにも関わらず、線維柱帯が徐々に詰まって排出が悪くなり眼圧が上昇します。このタイプの緑内障では、眼圧は徐々に上昇するため慢性にゆっくり病気が進行します。そのためある程度進行してはじめて気付かれることが少なくありません。
閉塞隅角緑内障
隅角が狭くなることで房水の排出が悪くなり眼圧が上昇します。急性型と慢性型があります。
急性型では隅角からの房水の排出が完全に止まり、急激に眼圧が極端に上昇します(急性緑内障発作と言います)。視力低下はもちろんですが激しい眼痛や頭痛、吐き気などの症状を伴います。救急車で救急病院に来院することもあるほどの激しい症状となります。一方慢性型では特に夜間に軽いかすみや眼痛を起こすことがあります。
正常眼圧緑内障
開放隅角緑内障のひとつですが、眼圧が高くなく、正常範囲内であるにも関わらず緑内障になる人がいます。日本人ではこのタイプが最も多く、緑内障のうちの約60%が正常眼圧緑内障と言われています。これは元来視神経が弱く、正常範囲の眼圧でも視神経が耐えられないことや、また眼圧以外に視神経周辺の血流障害が影響しているとの説もあります。
続発緑内障
眼炎症(ぶどう膜炎)や外傷によるもの、その他ステロイド薬の長期使用による眼圧上昇等で緑内障になることもあります。
緑内障の検査
眼圧検査
定期的に眼圧測定をし、治療効果を見る上で基本の検査になります。
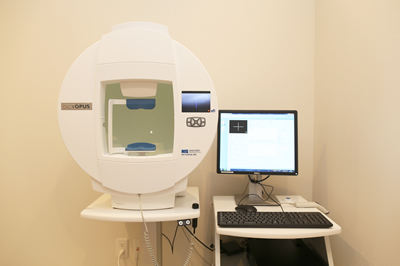
光干渉断層計(OCT)
OCT検査では視神経乳頭の形状解析に加えて、より精密な視神経線維の菲薄化や欠損が検出出来ます。このためOCTを用いることで、まだ視野異常が出ていないごくごく初期の緑内障(PPG: Pre-perimetric glaucoma)を見落とさずに診断可能で、より早期の治療開始が期待出来ます。
このようにOCTはごく初期の緑内障の診断や、病気の進行の評価にも用います。OCTの登場により緑内障の診断/進行評価がより正確に可能となりました。当院では最新式のOCTを導入し、緑内障診療を行っています。
視野検査
緑内障の基本の検査です。定期的に視野検査をして進行程度を評価します。静的量的視野計(オクトパス視野計)、動的力的視野計(ゴールドマン視野計)の2種類があります。
オクトパス視野計
コンピューターによる精密自動視野計で、単に見える範囲の広さだけでなく感度の低下も検出します。視野を数値化して解析することができ、長期的な視野変化を数値によって評価することが可能です。
ゴールドマン視野計
オクトパス自動視野計と異なり、コンピューターにたよらない視野計です。かなり進行した緑内障や、オクトパス自動視野計による検査が不可能な方の検査に適しています。
緑内障の治療
緑内障では一度失われた視野を元に戻すことは出来ません。それ以上に視野狭窄が進行するのを防ぐ、あるいは進行を遅らせる治療になります。緑内障の治療の基本は点眼治療により眼圧を下げることです。眼圧下降させる仕組みの異なる様々な点眼薬が開発されています。眼圧下降作用の強いものや、眼圧下降作用は強くないものの視神経血流を増加させ視神経保護作用を持つもの等あります。緑内障のタイプや眼圧の下がり具合、視野進行の具合、OCTによる視神経線維層の障害の程度等、総合的に判断し、それら点眼を組みあわせて治療を行います。それら点眼治療を行っても眼圧が下がらない場合には手術による治療を選択することもあります。また白内障手術を行う際に同時に緑内障手術を併用することが近年増えてきました。
緑内障の手術
低侵襲緑内障手術(MIGS: Minimally Invasive Glaucoma Surgery)
緑内障の手術は、元来点眼治療をしても眼圧下降が得られない場合に最終手段として行うもので、比較的身体や眼にとって侵襲の強い手術でした。
近年医療技術の発達、医療機器の進歩や安全性向上により、新たな概念として“低侵襲緑内障手術(MIGS)”が登場しました。これは文字通り、極めて低侵襲で手術による身体・眼の負担が少ない緑内障手術、ということになります。手術時間も短く5-10分程度です。
以下当院で行っているMIGSについてご説明します。
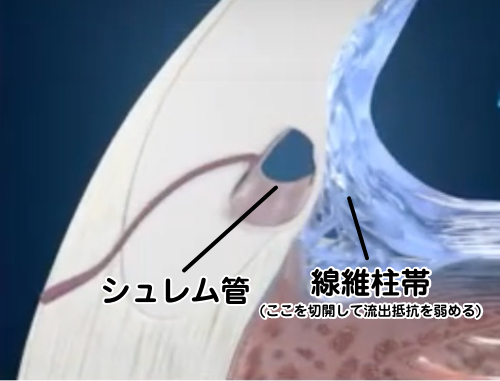
線維柱帯切開術 Trabeculotomy(流出路再建術)
房水は隅角の線維柱帯を通ってシュレム管に排出されます。線維柱帯切開術は、線維柱帯を切開することで、流出抵抗を弱めて眼圧下降を得る手術です。後述の線維柱帯切除術(これは低侵襲緑内障手術(MIGS)ではない)に比較すると、眼圧下降効果はやや劣るのが一般的ですが、安全性が非常に高い手術です。欠点としては線維柱帯を切開する時に必ず出血するので、術後は出血が眼内に舞うため数日間はかすみますが、出血は通常1週間程度で自然に吸収します。
線維柱帯切開術は従来強膜を半層切開してシュレム管に針金のようなものを入れて線維柱帯を外から切開していましたが、近年眼内から(つまり内側から)線維柱帯を糸で切開する方法(スーチャー・トラベクロトミー)やフックで切開する方法が考案され、従来の方法に比較しより低侵襲となりました。
糸で切開する方法
(スーチャー・トラベクロトミー)
手術費用について
健康保険の負担割合により異なります。目安に関しては以下の通りですが、患者さまにより異なりますので詳しくはスタッフにお尋ねください。
| 自己負担割合 |
医療費 |
| 1割負担 |
片眼約20,000円程度 |
| 3割負担 |
片眼約57,000円程度 |
高額医療制度について
※70歳以上の方はひと月の医療費上限額が設定されています。また、70歳未満でも高額療養費の制度があります。ご不明な点は直接お尋ねください。
| 自己負担割合 |
医療費上限金額 |
| 1割、2割負担 |
両眼でも18,000円以上はかかりません。
(住民税非課税者は 8,000円以上はかかりません。)
|
| 3割負担 |
年収により費用が変わりますので、
詳しくはお問合せください。 |
なお、医療保険にご加入の方はその契約内容により給付金を受け取れることがあります。ご自身の契約内容をお確かめください。
水晶体再建術併用眼内ドレーン挿入術
流出路再建術のひとつとして、近年”iStent”と呼ばれるインプラントが我が国で認可されました。これは内部が空洞になったチタン製の金属(ステント)で、線維柱帯に埋め込むことでバイパスを作り、房水の流れをよくして眼圧を下げるものです。
また第2世代のiStentとして”iStent inject W”が追加承認されました。これは従来のiStentがステントを1個のみ挿入するのに対し、従来とは形状の異なるステントを同時に2個挿入するものです。これにより、従来のiStentに比較し、より優れた眼圧下降効果が期待出来ます。
眼圧下降効果としては、上記の線維柱帯切開術と同等もしくは若干劣るくらいです。術後に緑内障点眼薬を全く必要なくする、というよりは、緑内障点眼薬を減らすことが目標の手術です。
緑内障点眼薬は毎日決まった回数を点眼しなければなりませんが、それが何種類にも及ぶことが多々あります。緑内障点眼薬を減らすことでその煩わしさを少しでも和らげ、さらには医療費の軽減にも役立つことが期待できます。
上記の線維柱帯切開術に比較しiStentもしくはiStent inject Wの場合は術後の出血がごく微量で済むという大きなメリットがあり、白内障手術単独の場合と同様に術後すぐの社会復帰が可能です。
保険適応として白内障手術と同時に行うことが前提であり、この手術の適応としては白内障を合併した軽度から中等度までの緑内障となっています。当院では緑内障を有する白内障の患者様に対して、iStent inject Wを併用する手術を積極的に行っています。
※iStentは認定制で、認定を受けた医師のみが手術を行うことができます。当院院長はiStent認定医です。さらにiStentのメーカー(米国GLAUKOS社)の定めるトレーニングにて基準を満たしトレーニング修了証も交付されています。
手術費用について
健康保険の負担割合により異なります。目安に関しては以下の通りですが、患者さまにより異なりますので詳しくはスタッフにお尋ねください。
| 自己負担割合 |
医療費 |
| 1割負担 |
片眼約30,000円程度 |
| 3割負担 |
片眼約90,000円程度 |
高額医療制度について
※70歳以上の方はひと月の医療費上限額が設定されています。また、70歳未満でも高額療養費の制度があります。ご不明な点は直接お尋ねください。
| 自己負担割合 |
医療費上限金額 |
| 1割、2割負担 |
両眼でも18,000円以上はかかりません。
(住民税非課税者は 8,000円以上はかかりません。)
|
| 3割負担 |
年収により費用が変わりますので、
詳しくはお問合せください。 |
なお、医療保険にご加入の方はその契約内容により給付金を受け取れることがあります。ご自身の契約内容をお確かめください。
その他緑内障の手術
線維柱帯切除術 Trabeculectomy(濾過手術)
線維柱帯を切除し、強膜にバイパスを作って眼外に房水を流出させる手術です。眼外に出すと言っても涙として出るわけではなく、結膜の下に房水を出しますので、結膜に一部にbleb(ブレブ)と呼ばれる膨らみが出来ます。
前述の線維柱帯切開術よりも眼圧下降効果は大きいのですが、眼外との交通を作る分感染症に弱いといった欠点があります。また、指を少し切ったとしても自然に傷口がくっつくように、せっかく作ったバイパスやblebが術後数年経て癒着してしまい、効果が永続しないことがあります。
近年バイパスとして埋め込むインプラントも開発されています。
前述の線維柱帯切開術で十分な眼圧下降効果が得られない場合に必要な手術です。この術式は術後の傷口の緻密な管理が必要ですので、術後数日は頻繁な通院が必要です。
手術費用について
健康保険の負担割合により異なります。目安に関しては以下の通りですが、患者さまにより異なりますので詳しくはスタッフにお尋ねください。
| 自己負担割合 |
医療費 |
| 1割負担 |
片眼約24,000〜35,000円程度 |
| 3割負担 |
片眼約72,000〜105,000円程度 |
高額医療制度について
※70歳以上の方はひと月の医療費上限額が設定されています。また、70歳未満でも高額療養費の制度があります。ご不明な点は直接お尋ねください。
| 自己負担割合 |
医療費上限金額 |
| 1割、2割負担 |
両眼でも18,000円以上はかかりません。
(住民税非課税者は 8,000円以上はかかりません。)
|
| 3割負担 |
年収により費用が変わりますので、
詳しくはお問合せください。 |
なお、医療保険にご加入の方はその契約内容により給付金を受け取れることがあります。ご自身の契約内容をお確かめください。
レーザー虹彩切開術(Laser Iridotomy)
急性緑内障発作に対して行います。レーザーで虹彩の根元に小さな穴を開け、房水の流れ道を作ります。また、慢性の閉塞隅角緑内障で今後急性緑内障発作を起こさないように予防的に行う場合もあります。欠点としては長期的に見て角膜内皮細胞(角膜の透明性を維持する大事な細胞)の数が減ってしまう可能性があります。
手術費用について
健康保険の負担割合により異なります。目安に関しては以下の通りですが、患者さまにより異なりますので詳しくはスタッフにお尋ねください。
| 自己負担割合 |
医療費 |
| 1割負担 |
片眼約6,600円程度 |
| 3割負担 |
片眼約20,000円程度 |
高額医療制度について
※70歳以上の方はひと月の医療費上限額が設定されています。また、70歳未満でも高額療養費の制度があります。ご不明な点は直接お尋ねください。
| 自己負担割合 |
医療費上限金額 |
| 1割、2割負担 |
両眼でも18,000円以上はかかりません。
(住民税非課税者は 8,000円以上はかかりません。)
|
| 3割負担 |
年収により費用が変わりますので、
詳しくはお問合せください。 |
なお、医療保険にご加入の方はその契約内容により給付金を受け取れることがあります。ご自身の契約内容をお確かめください。
緑内障の日帰り手術の流れ
手術日までの流れ
Step1 手術決定
視力・眼圧検査、眼底検査等行い、手術日を決定します。
Step2 手術説明
緑内障という疾患に関して、手術内容に関して、術後の検査等に関して詳しく説明を行います。可能であればご家族も一緒に聞いてください。
Step3 術前検査
術前検査として、視力・眼圧検査、眼底検査等の一般検査の他に以下様々な検査を行います。
隅角検査
房水が眼外に出て行く部分(隅角)にある線維柱帯を切開する手術ですので、手術前に隅角がどんな状態かを前もって調べます。隅角鏡というレンズを角膜にくっつけて隅角の状態を観察します。
角膜内皮細胞検査
角膜は透明な組織で、透明であるが故に私たちは物を見ることができます。この角膜の一番内側にある角膜内皮細胞は角膜が透明性を維持する為にとても重要な細胞です。角膜が手術に耐え得るかどうか、術前後にこの細胞の状態を調べる必要があります。
その他、また、全身的に問題がないか、血液検査や心電図の検査も行います。
Step4 術前抗菌薬点眼/内服
手術の3日前から抗菌薬の点眼を開始します。また、手術前日から抗菌薬の内服を開始します。いずれも手術での感染を防ぐ為に重要です。
手術当日の流れ
Step1 手術前
手術当日は手術時間の1時間前までにお越しください。抗菌薬の点眼を開始し、手術に備えます。手術は午後からですので、昼食は早めの時間に軽めにお済ませ下さい。
手術後は眼帯を装着して帰宅して頂きますので自動車やバイクをご自身で運転しての来院はお控えください。
Step2 手術
手術は心電図や血圧計を装着し、消毒をして開始です。
Step3 手術後
手術後は院内で少し休憩して頂き、気分不良等なければ眼帯を装着して帰宅していただきます。
手術後の診察
手術翌日は朝一番にご来院下さい。優先的に診察いたします。術後3日間は眼圧のチェックのため受診が必要です。その後は眼圧の状況により適宜次の診察日を相談して決定します。
手術後の注意点
手術後しばらくは目を強くこすったりはしないで下さい。
術後しばらくは眼内に出血が残り、徐々に吸収します。それまでの間は術前よりもむしろ見えにくい状態が続きますので、術後しばらくは眼帯を装着して頂きます。
もう片方の目でテレビを見たり、新聞を読んだり、目を使うことは問 題ありません。
術後翌日から首から下の入浴は問題ありませんが、洗顔は5日後から可能です(洗髪は人にやってもらうのは翌日からでも可能です)。
ただ出血を速く吸収させるために少し安静にしておくのが好ましいと言えます。
最後に
緑内障は上述のように日本人において失明の第1位の原因疾患ですが、早期に発見し、適切な点眼治療で眼圧を下げれば、多くの場合失明にまでいたることはありません。緑内障の点眼は様々な種類のものが次々に開発されています。それらを上手く組み合わせたり、またそれで眼圧が下がらない場合に手術が必要になることもありますが、以前に比較して失明にまで至る人は減っていると言えます。ただ、一度失われた視野は二度と元には戻りません。緑内障の治療は進行を止める、あるいは止められないとしても進行を遅らせるのが目標です。何れにしても早期発見、早期治療が肝要です。そのためには40歳を過ぎたら、まず一度は眼科受診をしましょう。